Что такое доза?
Доза
- это количество поступающего в организм лекарства. Различают дозы разовую и суточную. Суточная доза может быть дана за один раз Или по частям с интервалом 4, 6, 8, 12 часов. Доза указывается в г (например, 1,0 = 1 г; 0,01 = 1/100 г = 10 мг; 0,001 = 1/1000 = 1 мг). Доза назначаемых биологических лекарств указывается в международных единицах - ME (это относится к натуральному пенициллину, некоторым гормонам).
Доза для детей рассчитывается на 1 кг массы тела или на 1 м2 поверхности тела.
Указанная на упаковке или в инструкции лечебная доза (разовая или суточная) - это ко¬личество лекарства, рассчитанное для приема молодым мужчиной с массой тела 70 кг.
Минимальная доза - наименьшее количество лекарства, дающее необходимый лечебный эффект.
Лечебная доза - количество лекарства, принимаемого непосредственно с целью получения лечебного эффекта.
Максимальная доза - самая большая доза лекарства, не вызывающая вредных последствий.
Токсичная доза - наименьшее количество лекарственного препарата, приводящее к отравлению.
Смертельная доза: наименьшее количество лекарства, вызывающее смерть.
В каких формах выпускаются лечебные препараты? Лекарства бывают в следующих формах: Аэрозоль - раствор, предназначенный для ингаляций (вдыхания мельчайших частиц лекарственного вещества) или для наружного применения (например, нанесения на кожу или слизистые оболочки). Жидкость находится в сосуде с клапаном (иногда дозирующим) под давлением. При нажатии на клапан выбрасываются мельчайшие частицы раствора.
Раствор для инъекций
- жидкость для подкожного, внутримышечного, внутривенного, внутрисердечного введения в виде стерилизованного раствора, эмульсии или взвеси.
Капли
- раствор, настойка или взвесь лечебного вещества, употребляемые внутрь (через рот) или наружно (капли для глаз, носа, уха и т.д.); отмеряются пипеткой или каплемером.
Капсула
- твердая лекарственная форма, предназначенная для проглатывания через рот или введения через задний проход, покрытая желатиновой или крахмальной оболочкой, внутри которой находится одно или несколько лекарственных веществ.
Крем
- мазь с большим содержанием воды.
Мазь
- кремообразная форма лекарства, содержащая одно или несколько лекарственных соединений, растворенных в веществе основы мази или находящихся в нем во взвешенном состоянии.
Паста
- мазь твердой консистенции, содержащая не менее 25 % твердых веществ в кремообразном состоянии.
Порошок
- лекарственная форма, состоящая из одного или нескольких равномерно раздробленных лечебных веществ, иногда смешанных с вспомогательными веществами; употребляется внутрь.
Порошок может быть разделен на порции (дозирован), упакован в бумажный сверток или капсулу. Есть порошки, которые больной отмеряет сам, например, специальной мерной или обычной чайной ложечкой.
Микстура
- жидкая форма лекарства для внутреннего употребления, изготовленная по рецепту врача. Может состоять из нескольких растворов, отваров, настоев и т.д. Чаще всего представляет собой непрозрачную жидкость.
Суппозитории
- дозированные лекарственные формы, твердые в обычных условиях и расплывающиеся или растворяющиеся при температуре тела. Вагинальные суппозитории, предназначенные для введения во влагалище, могут иметь сферическую, яйцевидную или плоскую форму с закругленным концом, ректальные суппозитории предназначенные для введения в прямую кишку, имеют, как правило, форму цилиндра или конуса с заостренным концом.
Таблетка
- твердая дозированная лекарственная форма, полученная прессовани-одного или нескольких лекарственных
веществ, чаще всего смешанных со вспомогательными веществами.
Имеет вид плоского или выпуклого с двух сторон цилиндра либо овальную форму. Таблетки принимают внутрь, проглатывая. Таблетки для рассасывания помещают под язык или за щеку. Под языком находится большое количество кровеносных сосудов, поэтому лекарство, растворяясь, быстро попадает в кровь. Существуют и другие виды таблеток, которые разжевывают, помещают под кожу, во влагалище, из которых готовят растворы, например, для полосканий, инъекций или непосредственного употребления раствора внутрь, пенистые растворы.
Драже
- таблетка правильной круглой формы, покрытая сахарной оболочкой для придания приятного вкуса лекарственному веществу. Проглатывается целиком.
Что нужно знать о применяемых лекарствах? При использовании лекарственных средств нужно знать: точное название, способ применения, дозировку, условия хранения, срок годности, действие, побочные эффекты.
На какие группы делятся лекарственные средства? По воздействию на организм человека выделяют лекарства: возбуждающие - улучшающие деятельность органов, тканей и систем в пределах физиологических границ; раздражающие - ускоряющие физиологические процессы, при этом выводящие деятельность систем за пределы физиологических границ; успокаивающие - замедляющие функции органов, тканей и систем в пределах физиологических границ; поражающие - вызывающие прекращение деятельности органов, тканей и систем.
Что нужно знать о лечебном и побочном действии лекарств?
Каждое лекарство может оказывать основное (лечебное) действие, а также иметь побочное, которое дает нежелательные отрицательные последствия.
После прекращения приема лекарства еще некоторое время может наблюдаться небольшое остаточное отравление организма. Токсичная доза лекарства может вызвать смерть.
Нет такого лекарства, которое действовало бы избирательно на конкретный орган или систему. Каждый препарат, применяемый для лечения определенной болезни, может оказывать более или менее сильно выраженное вредное воздействие.
Лекарственные препараты могут взаимодействовать между собой при одновременном приеме двух или более наименований, что может привести как к усилению лечебного эффекта, так и к нежелательным последствиям. Поэтому не следует принимать их без назначения врача или в дополнение к лекарствам, уже назначенным врачом.
Существует такое правило: риск от применения лекарства не может быть большим, чем опасность данной болезни для здоровья и жизни человека.
Чем отличается симптоматическое лечение от причинного? Многие лекарственные средства лишь уменьшают или снимают проявления болезни, не влияя, однако, на ее причины, которые часто так и остаются неустановленными (как, например, при онкологических болезнях или склерозе, болезнях соединительной ткани). Лечение, использующее лекарства такого действия, называется симптоматическим. Причинное (этиотропное) лечение возможно тогда, когда применяются лекарства, воздействующие на причину болезни. Примеры такого лечения: применение при воспалении легких антибиотиков, уничтожающих или замедляющих размножение и развитие бактерий, вызвавших заболевание; лечение сахарного диабета инсулином, восполняющим его недостаток или полное отсутствие, что и является причиной заболевания; лечение анемии (малокровия) с помощью витамина В12 и фолиевой кислоты, нехватка которых в организме вызывает ее развитие.
Что такое аллопатия? В настоящее время симптоматическое лечение основывается на аллопатии. Это метод лечения с использованием химических соединений, вызывающих в организме эффекты, противоположные симптомам болезни. Согласно этому правилу, больному при поносе следует давать закрепляющее лекарство, при повышенном артериальном давлении - снижающее давление, при бессоннице - снотворное. Аллопатическое лечение опирается на объективные данные, полученные при изучении действия лекарств на животных и наблюдении за человеком.
Что такое гомеопатия? Эффективно ли гомеопатическое лечение? Гомеопатия - метод лечения, противоположный аллопатии, основанный на использовании необычайно малых доз лекарств, вызывающих в больших дозах симптомы болезни, которую лечат. Например, больному с высокой температурой тела дают очень малую дозу вещества, повышающего температуру, больному с высоким давлением - ничтожное количество вещества, суживающего кровеносные сосуды и еще более увеличивающего давление. Гомеопатия, получившая широкое распространение в начале XX века, в настоящее время применяется достаточно редко. Не имеется объективных доказательств, подтверждающих целесообразность использования этого метода лечения. Успех гомеопатии в некоторых случаях можно объяснить воздействием на психику больного, который верит в лечащего врача и в действие применяемых гомеопатических препаратов.
Из этой статьи вы узнаете: что такое ингибиторы АПФ (сокращенно иАПФ), каким образом они снижают давление? Чем похожи и чем отличаются друг от друга лекарственные средства. Список популярных препаратов, показания к применению, механизм действия, побочные эффекты и противопоказания ингибиторов АПФ.
Дата публикации статьи: 01.07.2017
Дата обновления статьи: 02.06.2019
Ингибиторами АПФ называют группу лекарственных препаратов, которые блокируют химическое вещество, способствующее сужению сосудов и повышению давления.
Почки человека продуцируют специфический фермент – ренин, с которого начинается цепочка химических превращений, приводящих к появлению в тканях и плазме крови вещества под названием «ангиотензинпревращающий фермент», или ангиотензин.
Что такое ангиотензин? Это фермент, который обладает свойством сужать сосудистые стенки, усиливая тем самым скорость кровотока и давление. Одновременно его увеличение в крови провоцирует выработку надпочечниками других гормонов, которые задерживают ионы натрия в тканях, усиливают спазм сосудов, провоцируют сердцебиение, увеличивают количество жидкости в организме. Получается замкнутый круг химических превращений, в результате которого артериальная гипертензия становится устойчивой и способствует повреждению сосудистых стенок, развитию хронической сердечной и почечной недостаточности.
Ингибитор АПФ (иАПФ) прерывает эту цепочку реакций, блокируя ее на этапе трансформации в ангиотензинпревращающий фермент. Одновременно он способствует накоплению другого вещества (брадикинина), которое предупреждает развитие патологических клеточных реакций при сердечно-сосудистой и почечной недостаточности (интенсивное деление, рост и отмирание клеток миокарда, почек, сосудистых стенок). Поэтому иАПФ применяют не только для лечения артериальной гипертензии, но и для профилактики сердечной и почечной недостаточности, инфаркта миокарда, инсульта.
ИАПФ – одни из самых эффективных гипотензивных средств. В отличие от других препаратов, которые расширяют сосуды, они предупреждают сосудистый спазм и действуют мягче.
Ингибиторы АПФ назначает врач-терапевт, исходя из симптомов артериальной гипертензии и сопутствующих заболеваний. Самостоятельно принимать и устанавливать суточную дозу не рекомендуют.
Чем отличаются иАПФ друг от друга
ИАПФ имеют сходные показания и противопоказания, механизм действия, побочные эффекты, но отличаются друг от друга:
- исходным веществом в основе лекарства (определяющую роль играет активная часть молекулы (группа), которая обеспечивает длительность срока действия);
- активностью препарата (вещество активно, или ему нужны дополнительные условия для начала работы, насколько оно доступно для всасывания);
- способами выведения (что важно для больных с тяжелыми заболеваниями печени и почек).
Исходное вещество
Исходное вещество влияет на сроки действия лекарства в организме, при назначении это позволяет подобрать дозировку и определить промежуток времени, через который необходимо повторять прием.
 Рамиприл доступен в дозировке 2,5 мг, 5 мг и 10мг
Рамиприл доступен в дозировке 2,5 мг, 5 мг и 10мг
Активность
Определяющую роль играет механизм превращения химического вещества в действующее:
 Лизиноприл выпускают в дозировке 5, 10 и 20 мг
Лизиноприл выпускают в дозировке 5, 10 и 20 мг
Способы выведения
Существует несколько способов выведения иАПФ из организма:
- Препараты, которые выводятся почками (каптоприл, лизиноприл).
- Большая часть выводится почками (60%), остальное – печенью (периндоприл, эналаприл).
- В равной степени выводятся почками и печенью (фозиноприл, рамиприл).
- Большая часть печенью (60%, трандолаприл).
Это позволяет выбрать и назначить лекарство больным с тяжелыми заболеваниями почек или печени.
Из-за того, что поколения и классы препаратов не совпадают, у средств из одного и того же ряда (например, с сульфгидрильной группой) могут незначительно различаться механизмы действия (фармакокинетика). Обычно эти различия указаны в инструкции и содержат информацию о влиянии пищи на всасываемость (до еды, после), способах выведения, времени, в течение которого вещество задерживается в плазме и тканях, периодах полураспада и распада (трансформация в неактивный вид) и т. п. Сведения важны специалисту для правильного назначения лекарства.
Список популярных иАПФ
Список препаратов включает в себя перечень самых распространенных лекарств и их абсолютных аналогов.
| Поколение | Международное название лекарства | Торговые названия (абсолютные аналоги) |
|---|---|---|
| 1 поколение (с сульфгидрильной группой) | Каптоприл | Катопил, капотен, блокордил, ангиоприл |
| Беназеприл | Бензаприл | |
| Зофеноприл | Зокардис | |
| 2 поколение препаратов, ингибиторов АПФ (с карбоксильной группой) | Эналаприл | Вазолаприл, эналакор, энам, рениприл, ренитек, энап, инворил, корандил, берлиприл, багоприл, миоприл |
| Периндоприл | Престариум, перинпресс, парнавел, гиперник, стопресс, арентопрес | |
| Рамиприл | Дилапрел, вазолонг, пирамил, корприл, рамепресс, хартил, тритаце, амприлан | |
| Лизиноприл | Диротон, диропресс, ирумед, литэн, ирумед, синоприл, даприл, лизигамма, принивил | |
| Цилазаприл | Прилазид, инхибейс | |
| Моэксиприл | Моэкс | |
| Трандолаприл | Гоптен | |
| Спираприл | Квадроприл | |
| Хинаприл | Аккупро | |
| 3 поколение (с фосфинильной группой) | Фозиноприл | Фозинап, фозикард, моноприл, фозинотек |
| Церонаприл |
Фармацевтическая промышленность выпускает комбинированные лекарства: иАПФ в комплексе с другими веществами (с мочегонными препаратами – каптопрес).
 Энап H – комбинированный препарат. В составе содержит эналаприл и калийсберегающий диуретик (гидрохлортиазид)
Энап H – комбинированный препарат. В составе содержит эналаприл и калийсберегающий диуретик (гидрохлортиазид)
Показания к применению
Помимо выраженного гипотензивного эффекта иАПФ обладают некоторыми дополнительными качествами: они положительно влияют на клетки сосудистых стенок и тканей миокарда, препятствуют их перерождению и массовой гибели. Поэтому их применяют для лечения гипертонии и профилактики сопутствующих патологий:
- острого или перенесенного инфаркта миокарда;
- ишемического инсульта;
- хронической почечной недостаточности;
- хронической сердечно-сосудистой недостаточности;
- ишемической болезни;
- диабетической нефропатии (поражения почек при сахарном диабете);
- сниженной сократительной функции миокарда;
- периферической сосудистой патологии (облитерирующем атеросклерозе конечностей).
 Ингибиторы АПФ широко применяют при лечении ишемического инсульта
Ингибиторы АПФ широко применяют при лечении ишемического инсульта
При наличии комплекса заболеваний из списка предпочтительными препаратами выбора на протяжении длительного времени остаются иАПФ, у них масса преимуществ перед другими гипотензивными средствами.
При постоянном применении они:
- значительно снижают риск развития сердечно-сосудистых осложнений на фоне артериальной гипертензии (инфаркт миокарда) (в 89%), на фоне гипертензии и сахарного диабета (в 42%);
- способны вызывать обратное развитие гипертрофии (увеличения толщины стенок) левого желудочка и предотвращают растяжение стенок (дилатацию) камер сердца;
- при назначении с диуретиками не нужно контролировать уровень и применять препараты калия, так как этот показатель остается в норме;
- увеличивают скорость клубочковой фильтрации на фоне почечной недостаточности (в 42–46%);
- опосредованно регулируют ритм и обладают антиишемическим действием.
Врач может назначить ингибиторы АПФ в комбинации с диуретиками (мочегонными), бета-блокаторами или другими лекарствами, чтобы добиться более выраженного эффекта.
Механизм действия
Действие при устойчивом повышенном давлении (артериальной гипертензии)
Препараты блокируют превращение ангиотензина, который обладает выраженным сосудосуживающим действием. Действие распространяется на плазменные и тканевые ферменты, таким образом он обеспечивает мягкий и длительный гипотензивный эффект.
Действие при сердечно-сосудистой недостаточности, ИБС, инфаркте миокарда, инсульте
Благодаря снижению уровня ангиотензина, увеличивается количество другого вещества (брадикинина), которое предотвращает патологическое деление, рост, перерождение и массовую гибель клеток сердечной мышцы и сосудистых стенок из-за кислородного голодания. При регулярном приеме иАПФ заметно замедляется процесс утолщения миокарда и сосудов, расширения камер сердца, которые появляются на фоне устойчивой гипертензии.

При почечной недостаточности, поражении почек при сахарном диабете
ИАПФ опосредованно подавляют выработку специфических ферментов надпочечников, задерживающих ионы натрия и воду. Способствуют уменьшению отеков, восстановлению внутреннего слоя (эндотелия) сосудов почечных клубочков, уменьшают почечную фильтрацию белка (протеинурию) и давление в клубочках.
При атеросклерозе (из-за гиперхолестеринемии) и повышенной свертываемости крови
Из-за способности иАПФ высвобождать оксид азота в плазму крови снижается слипание тромбоцитов и нормализуется уровень фибринов (белков, участвующих в образовании тромба). Из-за способности подавлять выработку гормонов надпочечников, которые увеличивают уровень «плохого» холестерина в крови, препараты обладают антисклеротическим эффектом.
Побочные эффекты
ИАПФ редко вызывают побочные эффекты, обычно переносят их достаточно хорошо. Однако есть целый ряд симптомов и состояний, при появлении которых нужно посоветоваться с врачом и заменить ингибиторы АПФ другими препаратами.
| Побочный эффект | Описание |
|---|---|
| Появление сухого кашля | Независимо от дозы, сухой, мучительный кашель у 20% больных (проходит через 4–5 дней после отмены) |
| Аллергия | Кожные проявления аллергической реакции в виде сыпи, крапивницы, зуда, красноты, отека Квинке (в 0,2%) |
| Нарушение электролитного баланса | Гиперкалиемия на фоне применения калийсберегающих (спиронолактона) диуретиков (увеличение количества калия) |
| Влияние на печень | Развитие холестаза (застоя желчи в желчном пузыре) |
| Артериальная гипотония | Вялость, слабость, снижение показателей АД, которое регулируется снижением дозы, отменой диуретиков |
| Диспепсия | Тошнота, рвота, понос |
| Нарушения функций почек | Повышение креатинина в крови, уровня глюкозы в моче, острая почечная недостаточность (почки могут отказать у пожилых людей с сердечной недостаточностью) |
| Извращение вкуса | Снижение чувствительности или полная потеря вкуса |
| Изменение формулы крови | Увеличение количества нейтрофилов |
Противопоказания к применению
| Противопоказаны иАПФ больным с сопутствующими патологиями | Не назначают лекарственные средства |
|---|---|
| Стеноз (сужение просвета) аорты (большого сосуда, из которого кровь попадает в большой круг кровообращения из левого желудочка сердца) | При беременности они могут спровоцировать недостаток околоплодных вод, задержку роста, неправильное формирование костей черепа, легких и смерть плода |
| Стеноз почечных артерий | Во время кормления ребенка грудью |
| Тяжелая почечная недостаточность (уровень креатинина более 300 мкмоль/л) | При индивидуальной непереносимости |
| Выраженная артериальная гипотония | |
| Увеличение уровня калия в крови (более 5,5 ммоль/л) |
Диарея (понос) – это жидкий или кашицеобразный стул частотой 2-3 раза в день и более, объемом 200 мл и более, который сопровождается экстренными позывами на дефекацию или даже недержанием кала. Эта проблема чрезвычайно распространена в мире: она является одной из наиболее частых причин, по которым пациенты обращаются за медицинской помощью.
Фармакологические препараты устраняют диарею различными путями и применяются в качестве патогенетической, а некоторые – и этиотропной терапии данного состояния. Представляем вашему вниманию обзор противодиарейных лекарственных средств, которые обычно назначаются врачами для коррекции данного патологического состояния.
Классификация противодиарейных препаратов
В зависимости от принципа действия, лекарственные средства, применяемые при диарее, делят на несколько больших групп. Это:
- противомикробные средства;
- энтеросорбенты;
- средства, угнетающие перистальтику кишечника;
- микробные препараты;
- прочие антидиарейные средства - рацекадодтрил.
Противомикробные средства, применяемые при кишечных инфекциях
Если диарея имеет инфекционную природу (вызвана сальмонеллой, кампилобактером, шигеллой или холерным вибрионом), применяются препараты следующих классов:
- антибиотики ряда фторхинолонов;
- сульфаниламиды;
- кишечные антисептики.
В случае грибковой этиологии заболевания используются такие : нистатин, натамицин.
Фторхинолоны
Как правило, при инфекционной диарее используют препараты, действующими веществами в которых являются ципрофлоксацин и офлоксацин.
Ципрофлоксацин
Оказывает бактерицидное действие путем нарушения синтеза микробной ДНК, что препятствует росту и делению микроорганизмов.
Быстро и практически полностью всасывается в желудочно-кишечном тракте. Максимальная концентрация в крови определяется через 60-120 минут после приема, период полувыведения равен 4 часам. Хорошо распределяется во многих тканях организма, проникает через плаценту, в спинномозговую жидкость, попадает в грудное молоко. Выводится с мочой и желчью.
С целью лечения диареи используются таблеттированные формы препарата: Флапрокс, Ципринол, Ципровин, Ципрол, Цифран, Ифиципро (есть и форма для инфузий), Медоциприн.
Стандартная дозировка для взрослых составляет 250-500 мг, в отдельных, особо тяжелых, случаях – 750 мг дважды в сутки, обильно запивая водой. В среднем продолжительность лечения варьируется в пределах 5-15 дней.
Противопоказан ципрофлоксацин при повышенной чувствительности к нему, в случае тяжелых нарушений функции печени и почек, в период беременности и лактации.
Переносится, как правило, хорошо. Редко отмечаются такие побочные эффекты, как , быстрая утомляемость, состояние нервного перевозбуждения, . Крайне редко возникают нарушения чувствительности, приливы, нарушение походки, депрессия, чувство страха, тошнота, рвота, расстройства пищеварения, аллергические реакции, изменения в анализе крови ( , снижение уровня эритроцитов, повышение – эозинофилов, печеночных проб, щелочной фосфатазы, ).
С осторожностью следует применять пациентам, страдающими заболеваниями центральной нервной системы и выраженным .
Сульфаниламиды
 Наиболее известным представителем данной группы лекарственных средств является фталилсульфатиазол
, или Фталазол.
Наиболее известным представителем данной группы лекарственных средств является фталилсульфатиазол
, или Фталазол.
Оказывает на патогенную кишечную флору бактериостатическое действие, обусловленное нарушением синтеза в них факторов роста – дигидрофолиевой и фолиевой кислот.
При приеме внутрь всасывается в желудочно-кишечном тракте медленно. Максимальная концентрация препарата отмечается в кишечнике.
Выпускается в форме таблеток по 500 мг.
Дозировка зависит от возбудителя инфекции и тяжести течения заболевания и варьируется в пределах от 1-2 г до 6 г в сутки в несколько приемов. Лечение проводят по схеме, курсами.
Противопоказан фталазол в случае повышенной чувствительности к действующему веществу, при остром , .
Побочные эффекты возникают очень редко и проявляются в виде аллергических реакций, группы В (по причине угнетения микрофлоры кишечника), агранулоцитоза.
Осторожно используют у больных с нарушенной функцией почек.
Кишечные антисептики
 Эти препараты оказывают противомикробное действие, не нарушая равновесия кишечной микрофлоры, то есть они не приводят к дисбактериозу. Основными кишечными антисептиками являются перечисленные ниже.
Эти препараты оказывают противомикробное действие, не нарушая равновесия кишечной микрофлоры, то есть они не приводят к дисбактериозу. Основными кишечными антисептиками являются перечисленные ниже.
1. Нифуроксазид (торговые названия Лекор, Нифуроксазид, Энтерофурил, Эрцефурил). Механизм противомикробного действия данного препарата обусловлен угнетением активности ферментов бактерий, влекущим за собой нарушение синтеза в них белка.
После приема внутрь в верхних отделах желудочно-кишечного тракта не всасывается, а достигает кишечника, где и создает высокую концентрацию. Выводится из организма с каловыми массами. Не вызывает возникновения устойчивых к нему форм бактерий.
Рекомендовано принимать по 200 мг с интервалом 6 часов, то есть 4 раза в день.
Противопоказан в случае индивидуальной непереносимости производных 5-нитрофурана.
Побочные эффекты развиваются редко. В отдельных случаях возможны аллергические реакции на препарат.
2. Интетрикс. Кишечный антисептик, оказывающий губительное воздействие на простейших микроорганизмов, в частности, амеб. Эффективен и в отношении таких бактерий, как , сальмонеллы, кишечная палочка и другие. Также обладает противогрибковым действием, особенно в отношении .
 Слабо всасывается слизистой оболочкой желудка, создавая высокую концентрацию непосредственно в кишечнике, где и осуществляется его действие.
Слабо всасывается слизистой оболочкой желудка, создавая высокую концентрацию непосредственно в кишечнике, где и осуществляется его действие.
Противопоказан Интетрикс в случае индивидуальной гиперчувствительности к компонентам препарата.
Изредка на фоне приема данного лекарственного средства определяется повышение уровня печеночных проб, развивается гепатит или возникают аллергические реакции. При длительном лечении возможно снижение зрения или развитие периферической нейропатии.
В период беременности и кормления грудью принимать препарат не рекомендуется, поскольку отсутствуют достоверные данные относительно безопасности его для плода.
Противогрибковые препараты
Из препаратов этой группы для лечения диареи кандидозной природы применяют нистатин и натамицин.
Нистатин
 В пищеварительном тракте всасывается плохо. Выводится с каловыми массами. Малотоксичен.
В пищеварительном тракте всасывается плохо. Выводится с каловыми массами. Малотоксичен.
Для лечения диареи грибковой природы применяется в форме таблеток или суппозиториев ректальных («в народе» – свечей).
Ректально назначают по 250-500 тыс. ЕД дважды в сутки.
Продолжительность лечения, как правило, не превышает 14 дней.
Противопоказан в случае индивидуальной непереносимости нистатина.
На фоне приема препарата возможно развитие таких побочных эффектов, как озноб, лихорадка, тошнота, рвота, расстройства стула, но они встречаются редко.
Натамицин (Пимафуцин)
 Действует на грибок фунгицидно: связывая определенные вещества, нарушает целостность клеточной мембраны грибка и он погибает.
Действует на грибок фунгицидно: связывая определенные вещества, нарушает целостность клеточной мембраны грибка и он погибает.
С целью лечения диареи грибковой природы используется в виде таблеток, действующих исключительно в кишечнике.
Рекомендованная доза препарата с оставляет 1 таблетка (100 мг) через 6 часов, то есть 4 раза в сутки. Длительность лечения, как правило, составляет 7 дней. Противопоказан натамицин в случае повышенной чувствительности организма больного к нему, что случается крайне редко.
На фоне приема препарата иногда развиваются побочные эффекты, такие, как тошнота, расстройства стула и .
Не следует применять препарат лицам, страдающим порфирией, поскольку он может спровоцировать очередной приступ данного заболевания.
Содержит лактозу и сахарозу: не следует принимать лицам, страдающим непереносимостью галактозы и .
В период беременности и кормления грудью препарат не противопоказан.
Энтеросорбенты
Эти препараты обладают свойством связывать на себе токсические вещества и выводить их из организма. Длительный прием лекарственных средств данной группы – более 20 дней подряд, может привести к гиповитаминозам и нарушению всасывания и других микроэлементов, в связи с чем в подобных случаях рекомендован профилактический их прием.
Активированный уголь
Обладающий высокой поверхностной активностью препарат, способный адсорбировать всевозможные вещества – газы, различные химические соединения, эндо- и экзотоксины микроорганизмов. Не токсичен. Выводится в неизмененном виде с каловыми массами.
Выпускается в форме таблеток, рекомендованная доза которых равна 1-2 г 2-4 раза в сутки. Принимать таблетки следует между приемами пищи и других лекарств, запивая большим количеством воды. Можно измельчить нужное количество таблеток и развести их в 100 мг воды, после чего выпить полученную взвесь.
Противопоказан уголь активированный при , других язвенных поражениях пищеварительного тракта, а также в случае желудочно-кишечного кровотечения.
На фоне приема данного препарата может развиваться или, наоборот, возникать расстройство стула.
Лицам, принимающим активированный уголь, следует знать, что при лечении данным препаратом кал изменяет окраску: приобретает черный цвет.
Сорбекс
Угольный энтеросорбент с усиленной адсорбционной способностью. Активно связывает всевозможные токсичные вещества и выводит их из организма в составе содержимого кишечника. Кроме того, усиливает кровоснабжение и стимулирует моторику кишечника.
 Выпускается в форме капсул по 250 мг. Рекомендовано принимать по 2-4 капсулы внутрь, обильно запивая водой, через 2 часа после или за 1 час до приема пищи и других лекарственных препаратов. Длительность лечения зависит от степени тяжести заболевания и составляет от 3 до 15 суток.
Выпускается в форме капсул по 250 мг. Рекомендовано принимать по 2-4 капсулы внутрь, обильно запивая водой, через 2 часа после или за 1 час до приема пищи и других лекарственных препаратов. Длительность лечения зависит от степени тяжести заболевания и составляет от 3 до 15 суток.
Противопоказан Сорбекс при индивидуальной гиперчувствительности организма больного к данному веществу, в случае желудочно-кишечных кровотечений или обострения язвенного заболевания пищеварительного тракта.
Побочные эффекты Сорбекса аналогичны таковым угля активированного. Это – диарея или запор в случае продолжительного применения препарата.
Женщинам, использующим в целях контрацепции пероральные контрацептивы, в период лечения Сорбексом следует перейти на другой вид контрацепции.
При беременности и в период лактации не противопоказан.
Диосмектит (Смекта)
 Эффективный энтеросорбент, выводящий из организма всевозможные вирусы, бактерии, их эндо- и экзотоксины, соли желчных кислот и газы кишечника. Кроме того, он обволакивает слизистую оболочку желудочно-кишечного тракта, предотвращая потерю минеральных веществ и жидкости. Защищает слизистую от негативного воздействия патогенов.
Эффективный энтеросорбент, выводящий из организма всевозможные вирусы, бактерии, их эндо- и экзотоксины, соли желчных кислот и газы кишечника. Кроме того, он обволакивает слизистую оболочку желудочно-кишечного тракта, предотвращая потерю минеральных веществ и жидкости. Защищает слизистую от негативного воздействия патогенов.
Форма выпуска: порошок, дозированный в пакетиках.
Рекомендовано принимать по 1 пакетику (что составляет 3 грамма действующего вещества), предварительно разведенному в 100 мл воды, 3 раза в сутки. В случае острой диареи дозу препарата можно увеличить в 2 раза. Продолжительность лечения – до 1 недели.
Противопоказан диосмектит при кишечной непроходимости, а также в случае индивидуальной гиперчувствительности к действующему веществу.
Побочные эффекты возникают редко и представлены запорами.
Разрешен к применению беременными женщинами и кормящими мамами.
Энтеросгель (гидрогель метилкремниевой кислоты)
 Помимо адсорбционной способности, улучшает работу кишечника, почек и печени, оказывает обволакивающее действие на слизистую пищеварительного тракта, чем защищает ее от воздействия всевозможных раздражающих веществ. Способствует .
Помимо адсорбционной способности, улучшает работу кишечника, почек и печени, оказывает обволакивающее действие на слизистую пищеварительного тракта, чем защищает ее от воздействия всевозможных раздражающих веществ. Способствует .
Рекомендовано принимать взрослым по 1 столовой ложке препарата (это составляет 15 грамм) внутрь трижды в сутки, запивая большим количеством воды. Принимать между приемами пищи. Курс лечения составляет в среднем 1-2 недели.
Противопоказан Энтеросгель при острой .
На фоне приема препарата возможен запор.
Кремния диоксид (Атоксил, Полисорб, Силикс)
Оказывает выраженное адсорбирующее действие. Кроме того, при местном применении способствует отторжению некротических тканей, ускоряет заживление, предупреждает прогрессирование некроза.
Выпускается в форме порошка для приготовления суспензии.
 При лечении диареи рекомендованные дозы варьируются от степени тяжести заболевания и составляют от 2-3 до 4-6 г 3 раза в сутки. Принимать препарат следует за 1 час до или через 2 часа после приема пищи.
При лечении диареи рекомендованные дозы варьируются от степени тяжести заболевания и составляют от 2-3 до 4-6 г 3 раза в сутки. Принимать препарат следует за 1 час до или через 2 часа после приема пищи.
Противопоказано данное лекарственное средство в случае обострения язвенной болезни желудка и двенадцатиперстной кишки.
На фоне лечения возможно появление тошноты, рвоты, дискомфорта в области желудка.
Запрещается принимать неразведенный порошок внутрь.
В период беременности и лактации прием кремния диоксида не рекомендуется.
Полифепан
 Как и сорбенты, перечисленные выше, обладает очень высокой сорбционной активностью, связывая и выводя из организма всевозможные токсические вещества. Не токсичен. Полностью выводится из организма за сутки.
Как и сорбенты, перечисленные выше, обладает очень высокой сорбционной активностью, связывая и выводя из организма всевозможные токсические вещества. Не токсичен. Полностью выводится из организма за сутки.
Форма выпуска – порошок для приготовления суспензии. Суточная доза варьируется в зависимости от тяжести заболевания и определяется индивидуально из расчета 0,5-1 г/кг массы тела больного: это примерно составляет по 1 ст. л. 3-4 раза в сутки. Продолжительность лечения равна 3-14 дней.
Из побочных эффектов следует отметить изредка возникающие аллергические реакции, а также запор.
Антиперистальтические лекарственные средства (угнетающие перистальтику кишечника)
Группа препаратов, оказывающих воздействие на такое звено патогенеза диареи, как усиленная перистальтика (волнообразные движения) кишечника. Основными в данной группе являются лоперамид, узара и комбинированный препарат Лофлатил.
Лоперамид (Имодиум, Лопедиум, Стоперан)
 Угнетает перистальтику кишечника путем ингибирования медиаторов ацетилхолина и простагландина Е2α. В результате этого замедляется пассаж содержимого по кишечнику, увеличивается время обратного всасывания – из просвета кишечника в кровь – воды и минеральных веществ, повышается тонус анального сфинктера – вместе вышеперечисленные механизмы приводят к устранению позывов к дефекации и недержания каловых масс.
Угнетает перистальтику кишечника путем ингибирования медиаторов ацетилхолина и простагландина Е2α. В результате этого замедляется пассаж содержимого по кишечнику, увеличивается время обратного всасывания – из просвета кишечника в кровь – воды и минеральных веществ, повышается тонус анального сфинктера – вместе вышеперечисленные механизмы приводят к устранению позывов к дефекации и недержания каловых масс.
Всасывается в пищеварительном тракте примерно наполовину, действует в течение 24 часов, выводится почками и с калом.
Выпускается в форме капсул, содержащих по 2 мг действующего вещества.
Начальная доза препарата для взрослого составляет 4 мг (2 капсулы) однократно. Затем следует принимать по 1 капсуле (2 мг) после каждого акта дефекации жидким стулом. Максимальная суточная доза составляет 16 грамм. Принимают до тех пор, пока не нормализуется консистенция стула или же частота его не уменьшится до 1 раза в 12 часов.
 Противопоказан лоперамид при запоре, заболеваниях, сопровождающимися задержкой перистальтики кишечника, язвенном и псевдомембранозном колитах, в случае индивидуальной гиперчувствительности к действующему веществу, а также в первые 12 недель беременности, в период лактации и детском возрасте до 5 лет.
Противопоказан лоперамид при запоре, заболеваниях, сопровождающимися задержкой перистальтики кишечника, язвенном и псевдомембранозном колитах, в случае индивидуальной гиперчувствительности к действующему веществу, а также в первые 12 недель беременности, в период лактации и детском возрасте до 5 лет.
На фоне приема препарата возможно появление аллергических реакций, тошноты, рвоты, боли и дискомфорта в области живота, особенно в нижнем его отделе, повышенного газообразования в кишечнике, головной боли и головокружения, слабости, утомляемости, бессонницы или сонливости, в исключительных случаях – кишечной непроходимости. Как правило, побочные эффекты возникают при длительном приеме препарата или же в случае превышения рекомендованной дозы.
Узара
Противодиарейное лекарственное средство растительного происхождения. Активные компоненты препарата оказывают спазмолитическое, вяжущее, антисекреторное действие, а также уменьшают перистальтику кишечника.
Выпускается в форме таблеток, содержащих по 40 мг действующего вещества.
 Начальная доза препарата составляет 5 таблеток в один прием в первый день лечения. Начиная со 2-го дня следует принимать по 1 таблетке 3-6 раз в сутки вплоть до исчезновения признаков диареи.
Начальная доза препарата составляет 5 таблеток в один прием в первый день лечения. Начиная со 2-го дня следует принимать по 1 таблетке 3-6 раз в сутки вплоть до исчезновения признаков диареи.
Противопоказан препарат Узара в случае индивидуальной гиперчувствительности к нему, детям в возрасте до 6 лет, при наследственных нарушениях углеводного обмена: дефиците лактазы, наследственной галактоземии, глюкозо-галактозной мальабсорбции.
Говоря о побочных эффектах, стоит отметить изредка возникающие аллергические реакции в виде высыпаний на коже и .
С осторожностью следует принимать данный препарат лицам, страдающим некоторыми видами , а также беременным и мамам, кормящим ребенка грудью.
Лофлатил
Комбинированный препарат, в состав которого входит угнетающий перистальтику кишечника лоперамид и симетикон, обладающий свойствами пеногасителя, то есть связывающий в кишечнике пузырьки газа и выводящий их из него.
Выпускается в форме таблеток.
 Начальная доза для взрослого составляет 2 таблетки в один прием, а далее – по 1 таблетке после каждого акта дефекации, но не более 4-х таблеток в сутки. Продолжительность применения – 2 суток. Если в течение этого времени симптомы диареи сохраняются, прием препарата следует отменить и обратиться к врачу для определения точной причины заболевания.
Начальная доза для взрослого составляет 2 таблетки в один прием, а далее – по 1 таблетке после каждого акта дефекации, но не более 4-х таблеток в сутки. Продолжительность применения – 2 суток. Если в течение этого времени симптомы диареи сохраняются, прием препарата следует отменить и обратиться к врачу для определения точной причины заболевания.
Противопоказан Лофлатил в случае повышенной чувствительности больного к одному или обоим компонентам препарата, при запоре или кишечной непроходимости, а также при врожденных нарушениях углеводного обмена.
Побочные эффекты аналогичны таковым лоперамида (смотреть выше).
С осторожностью следует применять беременным женщинам и матерям, кормящим ребенка грудью.
Микробные препараты, или пробиотиики
Это препараты, изготовленные из живых микроорганизмов, оптимизирующие микробную систему кишечника. Эффективны и безопасны при лечении острой диареи, снижают тяжесть и уменьшают продолжительность заболевания. Обладают активностью, противодействующей патогенным микроорганизмам: продуцируют вещества, оказывающие негативное воздействие на патогенные бактерии; участвуют в процессах пищеварения и , способствуют восстановлению естественных факторов иммунитета.
Наиболее часто используются следующие :
1.
Лактобактерии:

2. Сахаромицеты булардии:
- Энтерол 250 – разовая доза составляет 1-2 пакетика или капсулы, кратность приема – 1-2 раза в сутки; продолжительность лечения – 5 дней;
- Нормагут – суточная доза составляет 250-500 мг (1-2 капсулы) в 1-2 приема в течение 5-7 дней.
3. Прочие:

Рацекадотрил (Гидрасек)
 Это препарат, не относящийся ни к одной из перечисленных выше групп лекарственных средств, имеющий свой, особенный от них, механизм действия.
Это препарат, не относящийся ни к одной из перечисленных выше групп лекарственных средств, имеющий свой, особенный от них, механизм действия.
Это вещество, действующее исключительно в слизистой кишечника, обладающее антисекреторными свойствами: он запускает ряд биохимических реакций, в результате которых в кишечнике снижается гиперсекреция воды и электролитов.
После приема внутрь быстро всасывается в пищеварительном тракте. Выводится с мочой и калом. Не влияет на центральную нервную систему.
Противопоказан данный препарат в случае индивидуальной гиперчувствительности организма больного к нему, а также при синдроме мальабсорбции или непереносимости фруктозы (поскольку в составе него имеется сахароза).
На фоне приема Гидрасека возможно появление следующих побочных эффектов:
- головная боль;
- запор;
- тошнота;
- аллергические реакции в виде кожной сыпи, ангионевротического отека и зуда.
Исследований на тему применения данного лекарственного средства у беременных женщин и в период кормления грудью не проводились, поэтому не рекомендовано принимать его у данных категорий больных.
 Гомеопатические средства
Гомеопатические средства
Камфора рубини (Camphora Rubini) является известным гомеопатическим средством, применяемым для лечения диареи уже более 100 лет. На основе этого вещества создан препарат «Камфора», который рекомендуется для лечения поносов как взрослым так и детям.
Фармакологическая промышленность предлагает огромный выбор препаратов, способных справиться с деликатной проблемой, каковой является диарея. Но следует помнить, что грамотно поставить диагноз, выяснить причину диареи, назначить лечение может только специалист.
Для чего применяют препарат Аспаркам? Его использование в медицине достаточно широкое. Он эффективен для восстановления электролитного баланса, сердечного ритма, регуляции метаболизма в организме человека. Также он помогает при мочекаменной болезни, способствуя выведению конкрементов на основе соединений кальция.
Состав и форма выпуска
Аспаркам – это медикаментозное средство, влияющее на обменные процессы в организме . Его механизм действия заключается в способности аспарагинатов внедрять ионы калия и магния внутрь клеток, что способствует их непосредственному участию в метаболизме. Это приводит к восстановлению электролитного баланса, восполнению недостатка калия и магния.
В состав лекарственного средства входят 2 действующих компонента:
Кроме основных компонентов, имеются вспомогательные вещества, которые отличаются в зависимости от формы выпуска. Также от формы зависит способ введения препарата. Аспаркам выпускается:
- В виде таблеток . Медикамент Аспаркам, который выпускается в форме таблеток, принимается внутрь. Их пьют спустя полчаса после употребления пищи (так достигается максимальная польза). Они белого цвета и имеют продолговатую выпуклую форму. Одна таблетка содержит 175 мг калия и столько же магния, а также дополнительные вещества: крахмал, тальк, стеарат кальция, коповидон. В продажу они поступают по 10 и 50 штук в блистерах, которые упакованы в коробки из картона.
- В форме раствора для инъекций . Он содержится в стеклянных ампулах по 5, 10 и 20 мл. Ампулы упакованы в коробки по 5 и 10 штук. Ампула 10 мл содержит 0,45 г калия и 0,4 г магния. Вводится внутривенно струйным способом очень медленно (около 5 мл за 60 секунд), растворив препарат в хлориде натрия или растворе глюкозы.
- В форме раствора для капельниц . Выпускается в стеклянных бутылках объемом 400 мл. Кроме калия (около 11 г) и магния (около 8 г) содержит 20 г сорбита. Скорость введения не должна превышать 25 капель за 60 секунд.
Дозировка лекарственного средства и длительность лечения зависит от степени тяжести симптомов, возраста пациента, возможных противопоказаний. Их назначением и контролем занимается лечащий врач.
В общем виде схема Аспаркам-таблетки нужно принимать следующим образом:

Препарат быстро всасывается, максимальная концентрация действующих компонентов наблюдается уже через 2 часа после его приема. Выводится в основном благодаря функционированию почек и частично кишечника.
Когда нужно принимать препарат?
При назначении Аспаркама для чего его применяют, пациенты знают не всегда. Действие его направлено на восстановление нехватки калия и магния, которая может быть спровоцирован многими явлениями.
Итак, для медикаментозного средства Аспаркам показания к применению такие:

Важно! Также одновременное с Аспаркамом применение препарата Диакарб эффективно устраняет высокое внутричерепное давление. Это может спасти больного от инсульта.
Аспаркам имеет ряд особенностей, которые следует учитывать при применении:

Важно! Неправильное применение препарата способно повлечь за собой множество неприятных явлений, а также смерть пациента.
Передозировка, противопоказания и побочные явления
При использовании препарата в виде инъекций или инфузий (внутривенных капельницах) иногда возникает передозировка. Ее характерные симптомы:
- резкое понижение артериального давления;
- сильное покраснение и отечность кожи на лице;
- сильная жажда;
- частое дыхание (иногда с хрипами);
- судороги;
- иногда больной может впадать в коматозное состояние.



Когда появляются такие симптомы, в первую очередь, нужно прекратить принимать Аспаркам. Дальше следует внутривенно ввести раствор глюконата кальция, который способен выводить лишний калий из организма. В самых тяжелых случаях назначают очищение крови.
Как любой медицинский препарат, он имеет ограничения, которые необходимо учитывать перед тем, как назначить лечение. Для Аспаркама противопоказания следующие:

Не рекомендовано лечение Аспаркамом беременных женщин (особенно в период первого триместра), кормящих мам (способен проникать в грудное молоко), маленьких детей. Однако на практике его иногда все же назначают детям (например, при эпилептическом припадке). В этом случае врач должен учитывать возможный вред, который наносится организму ребенка.
Не следует во время приема препарата пить алкоголь, поскольку он способен негативно повлиять на способность почек выводить лекарство.
Прием Аспаркама (особенно длительный) может спровоцировать появление некоторых побочных действий. Среди них такие негативные явления:

Иногда пациенты впадают в длительную кому. Это состояние значительно усложняет процесс лечения. Также возможен летальный (смертельный) исход.
Чтобы этого избежать, стоит помнить, что если обнаружены какие-либо побочные действия, необходимо уменьшить дозировку приема препарата или отказаться от него вовсе.
Аспаркам – это медикаментозный препарат, который способствует восстановлению обменных процессов в организме при недостатке калия и магния. Он эффективен для восстановления электролитного баланса, регуляции обменных процессов, борьбы с нарушением сердечного ритма.
В современной практической медицине нет ни одной области, в которой с успехом не использовались бы лекарственные средства. Медикаментозная терапия служит важнейшей составной частью лечебного процесса. Различают следующие способы введения лекарственных средств.
1. Наружный способ:
На кожу;
На конъюнктиву глаз, слизистую оболочку носовой полости и влагалища.
2. Энтеральный способ:
Внутрь через рот (per os);
Под язык (sub lingua);
За щеку (trans bucca);
Через прямую кишку (per rectum).
3. Ингаляционный способ - через дыхательные пути.
4. Парентеральный способ:
Внутрикожно;
Подкожно;
Внутримышечно;
Внутривенно;
Внутриартериально;
В полости;
Внутрикостно;
В субарахноидальное пространство.
ОБЩИЕ ПРАВИЛА ПРИМЕНЕНИЯ
ЛЕКАРСТВЕННЫХ СРЕДСТВ
Медицинская сестра без ведома врача не имеет права назначать или заменять одни лекарства на другие. В случае, если лекарствен-
ный препарат выдан больному ошибочно или превышена его доза, медсестра обязана немедленно информировать об этом врача.
Существуют определённые правила выдачи (введения) больным лекарственных препаратов.
Прежде чем дать пациенту лекарство, необходимо тщательно вымыть руки, внимательно прочитать надпись на этикетке, проверить срок годности, назначенную дозу, затем проконтролировать приём пациентом лекарственного препарата (он должен принять лекарство в присутствии медсестры). Когда больной примет лекарство, следует отметить в истории болезни (листе назначений) дату и время, название лекарства, его дозу и способ введения.
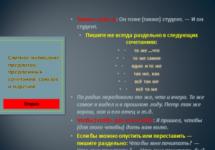
Если лекарственный препарат назначен для приёма несколько раз в день, с целью поддержания постоянной концентрации его в крови следует соблюдать правильные временные интервалы. Например, если пациенту назначен бензилпенициллин 4 раза в сутки, необходимо обеспечить его введение каждые 6 ч.
Лекарственные препараты, назначенные для приёма натощак, нужно раздать утром за 30-60 мин до завтрака. Если врач рекомендовал принимать лекарство до еды, больной должен получить его за 15 мин до приёма пищи. Лекарство, назначенное во время еды, пациент принимает с пищей. Средство, назначенное после еды, больной должен выпить через 15-20 мин после приёма пищи. Снотворные лекарственные препараты выдают пациентам за 30 мин до сна. Ряд препаратов (например, таблетки нитроглицерина) должны постоянно находиться у больного на руках.
При выполнении инъекции необходимо тщательно вымыть и обработать дезинфицирующим раствором руки, соблюдать правила асептики (надеть стерильные перчатки и маску), проверить надпись на этикетке, проверить срок годности, проставить дату вскрытия на стерильном флаконе. После введения препарата следует отметить в истории болезни (листе назначений) дату и время, название лекарства, его дозу и способ введения.
Хранить лекарства следует только в упаковке, отпущенной из аптеки. Нельзя переливать растворы в другую посуду, перекладывать таблетки, порошки в другие пакеты, делать свои надписи на упаковке лекарств; необходимо хранить лекарства на отдельных полках (стерильные, внутренние, наружные, группа А).
При появлении у пациента симптомов анафилактического шока СРОЧНО:
1) вызвать врача через дежурный персонал;
2) уложить пациента и приподнять нижние конечности;
3) в случае проведения подкожной инъекции наложить жгут на конечность выше места инъекции и немедленно ввести в место инъекции 0,15-0,5 мл 0,1% раствора эпинефрина или 2 мл никетамида;
4) внутримышечно ввести 2 мл 2,5% раствора прометазина (или 2 мл 2% раствора хлоропирамина, или 2 мл 1% раствора дифенгидрамина);
Если у больного развились остановка сердца, дыхания, нужно срочно вызвать через персонал реанимационную бригаду и немедленно начать непрямой (закрытый) массаж сердца и искусственное дыхание. Следует помнить, что от момента остановки сердца до развития необратимых изменений в головном мозге проходит всего 4-6 мин.
Медицинская сестра должна знать и уметь разъяснить больному изменение эффекта лекарственной терапии под влиянием различных факторов - таких, как соблюдение определённого режима, диеты, приём алкоголя и пр. Приём лекарственных средств в сочетании с алкоголем вызывает нежелательные побочные эффекты.
Алкоголь, принятый с клонидином, вызывает быструю потерю сознания, резкое падение АД и ретроградную амнезию (невозможность вспомнить события, предшествовавшие потере сознания).
Алкоголь в сочетании с нитроглицерином резко ухудшает состояние больных ИБС и может вызвать значительное снижение АД.
Алкоголь в больших дозах потенцирует, т.е. усиливает действие непрямых антикоагулянтов (дикумарина и других кумариновых производных, в частности варфарина) и антиагрегантов (ацетилсалициловой кислоты, тиклопидина и др.). В результате могут возникнуть обильные кровотечения и кровоизлияния во внутренние органы, в том числе в мозг, с последующими параличами, потерей речи и даже летальным исходом.
Алкоголь при сахарном диабете усиливает гипогликемическое действие инсулина и пероральных противодиабетических средств, что чревато развитием тяжёлого коматозного состояния (гипогликемической комы).
НАРУЖНОЕ ПРИМЕНЕНИЕ
ЛЕКАРСТВЕННЫХ СРЕДСТВ
Наружное применение лекарственных препаратов рассчитано в основном на их местное действие. Через неповреждённую кожу всасываются только жирорастворимые вещества, в основном через выводные протоки сальных желёз и волосяных фолликулов.
Накожное применение лекарств
На кожу наносят лекарства в форме мазей, эмульсий, растворов, настоек, болтушек, присыпок, паст. Существует несколько способов нанесения лекарственного препарата на кожу.
Смазывание (широко применяемое при заболеваниях кожи). Ватный тампон смачивают в необходимом количестве препарата и наносят на кожу пациента продольными движениями по направлению роста волос.
Втирание (введение через кожу жидкостей и мазей). Его проводят на участках кожи, имеющих небольшую толщину и слабовыраженный волосяной покров (сгибательная поверхность предплечий, задняя поверхность бёдер, боковые поверхности грудной клетки). Необходимое количество лекарственного препарата наносят на кожу и втирают лёгкими круговыми движениями до тех пор, пока кожа не станет сухой.
Наложение пластыря (в котором мазевая основа густой консистенции, содержащая лекарственные вещества, покрыта водонепроницаемой марлей). Перед наложением пластыря на
соответствующем участке тела сбривают волосы, а кожу обезжиривают 70% раствором спирта. Припудривание и присыпание применяют для подсушивания
кожи при опрелости, потливости. Лекарства следует наносить всегда на чистую кожу, чистыми инструментами и тщательно вымытыми руками. Для дезинфекции или оказания рефлекторного воздействия (например, при нанесении так называемой йодной сеточки) кожу смазывают настойкой йода или 70% раствором спирта. Для этого берут стерильную палочку с ватным тампоном, смачивают йодом и смазывают кожу. Когда смачивают вату, нельзя погружать палочку во флакон с йодом, нужно отлить небольшое количество настойки йода в плоский сосуд во избежание загрязнения всего содержимого флакона хлопьями ваты. Нельзя долго хранить настойку йода в посуде с неплотно закрытой пробкой, так как при таком хранении концентрация йода может повышаться за счёт испарения спирта, а смазывание концентрированной настойкой йода нежных участков кожи может вызвать ожог.
Местное применение лекарств на конъюнктиву глаз
При лечении поражений глаз применяют растворы различных лекарственных веществ и мази (см. раздел «Уход за глазами» в Главе 6). Цель применения - местное воздействие. Необходимо с осторожностью подбирать дозу лекарственного средства, так как конъюнктива очень хорошо всасывает лекарство. Закапывание лекарства в глаз проводят пипеткой. Для этого оттягивают нижнее веко и наносят каплю на слизистую оболочку ближе к наружному углу глаза, чтобы раствор равномерно распределился по конъюнктиве. Глазную мазь специальной стеклянной лопаточкой вносят в щель между конъюнктивой и глазным яблоком у наружного угла глаза.
Интраназальное применение
В нос (интраназально) применяют лекарства в виде порошков, паров (амилнитрит, пары нашатырного спирта), растворов и мазей. Они оказывают местное, резорбтивное и рефлекторное воздействия. Всасывание через слизистую оболочку носа происходит очень быстро. Порошки втягиваются в нос струёй вдыхаемого воздуха: закрыв одну ноздрю, порошок вдыхают через другую. Капли вводят пипеткой, при этом голова больного должна быть запрокинута назад. Мазь вносят стеклянной лопаточкой. Смазывание проводит врач ватным тампо-
ном, накрученным на зонд. После смазывания тампон выбрасывают, а зонд стерилизуют в дезинфицирующем растворе. В последнее время для интраназального введения применяют специальные распылители-дозаторы, в которых лекарственные вещества находятся в виде растворов или суспензий с добавлением веществ, повышающих вязкость, для замедления эвакуации лекарства из носовой полости.
Введение лекарств в уши
В уши лекарства закапывают пипеткой (см. раздел «Уход за ушами» в Главе 6). Масляные растворы лекарственных веществ следует подогреть до температуры тела. При закапывании в правый наружный слуховой проход больной ложится на левый бок или наклоняет голову влево, если закапывают в левый наружный слуховой проход - наоборот. После введения лекарства наружный слуховой проход закрывают ватным тампоном.
Введение лекарств во влагалище
При лечении женских половых органов лекарственные средства вводят во влагалище в виде шариков, основу которых составляет масло какао, ватно-марлевых тампонов, пропитанных различными жидкостями и маслами, порошков (присыпок), растворов для смазывания и спринцеваний. Действие медикаментов в основном местное, так как через неповреждённую слизистую оболочку влагалища всасывание незначительно. Спринцевание проводят с помощью кружки Эсмарха (со специальным влагалищным наконечником) или резиновой груши; при этом под таз больной подкладывают судно. Для спринцевания применяют тёплые растворы лекарств по назначению врача.
ЭНТЕРАЛЬНОЕ ВВЕДЕНИЕ
ЛЕКАРСТВЕННЫХ СРЕДСТВ
Внутрь (энтерально, через ЖКТ) лекарство вводят через рот (per os, перорально), через прямую кишку (per rectum, ректально), закладывая за щёку (trans bucca, трансбуккально) и под язык (sub lingua, сублингвально).
Пероральное введение лекарств
Введение лекарств через рот (per os) - наиболее частый способ, позволяющий вводить лекарства в самых различных формах и в
нестерильном виде. При приёме внутрь лекарственный препарат всасывается преимущественно в тонкой кишке, через систему воротной вены поступает в печень и затем в общий кровоток. В зависимости от состава препарата и его свойств терапевтическая концентрация лекарственного вещества при таком способе введения достигается в среднем через 30-90 мин после приёма.
Недостатки перорального способа введения лекарственных препаратов следующие.
1. Медленное поступление лекарства в системный кровоток (в зависимости от наполнения желудка, свойств пищи, всасываемости лекарства); всасывание через слизистую оболочку желудка происходит медленно, причём всасываются только жирорастворимые вещества, в основном же процесс всасывания происходит в кишечнике. Тем не менее медленное поступление лекарственного вещества в кровоток не всегда является недостатком: так, существуют лекарственные формы, специально разработанные для длительного и равномерного поступления вещества в системный кровоток после однократного приёма внутрь.
2. Изменение лекарства вплоть до его полного разрушения под влиянием желудочного и кишечного соков, а также в результате взаимодействия с пищевыми веществами (адсорбция, растворение, химические реакции) и вследствие химических превращений в печени. Однако некоторые лекарственные вещества специально выпускаются в виде неактивной субстанции, которая становится действующим веществом только после соответствующей трансформации (метаболизма) в организме. Так, например, современный высокоэффективный антигипертензивный (гипотензивный) препарат ингибитор ангиотензинпревращающего фермента (ингибитор АПФ) фозиноприл («Моноприл») фактически является пролекарством и, прежде чем оказать свое действие, он должен преобразоваться (метаболизироваться) в слизистой оболочке ЖКТ и частично в печени в свою активную форму - фозиноприлат.
3. Невозможность предусмотреть создающуюся концентрацию лекарства в крови и тканях из-за неопределённой скорости всасывания и количества всасывающегося вещества. Особенно сильно изменяют скорость и полноту всасывания препаратов заболевания ЖКТ и печени.
Через рот вводят лекарства в форме порошков, таблеток, пилюль, драже, капсул, растворов, настоев и настоек, отваров, экстрактов, микстур (смесей).
Таблетки, пилюли, драже, капсулы принимают, запивая водой.
Порошок медсестра высыпает больному на корень языка и даёт запить водой. Для детей таблетки и пилюли разводят в воде и дают выпить взвесь.
Растворы, настои, отвары и микстуру взрослые получают по столовой ложке (15 мл), дети - по чайной (5 мл) или десертной ложке (7,5 мл). Удобно для этой цели пользоваться градуированной мензуркой. Жидкие лекарства неприятного вкуса запивают водой. Так, 15% раствор диметилоксибутилфосфонилдиметилата («Димефосфона»), имеющий горький вкус, рекомендуют запивать молоком, фруктовым соком или сладким чаем.
Спиртовые настойки и некоторые растворы (например, 0,1% раствор атропина) больные получают в виде капель. Нужное количество капель отсчитывают пипеткой или прямо из флакона, если он имеет специальное для этого приспособление - вмонтированную капельницу. Перед приёмом капли разводят небольшим количеством воды и запивают водой. В 1 г воды содержится 20 капель, в 1 г спирта - 65 капель.
Введение лекарств через прямую кишку
Через прямую кишку (per rectum) вводят жидкие лекарства (отвары, растворы, слизи) с помощью грушевидного баллона (лекарственной клизмы) и свечей (суппозиториев). При таком способе введения лекарственные вещества оказывают местное воздействие на слизистую оболочку прямой кишки и общее резорбтивное действие, всасываясь в кровь через нижние геморроидальные вены.
Преимущества введения лекарств через прямую кишку следующие.
1. Быстрое всасывание и большая точность дозирования.
2. Лекарство не подвергается воздействию пищеварительных ферментов (их в прямой кишке нет) и через нижние геморроидальные вены поступает непосредственно в нижнюю полую вену (т.е. в системный кровоток), минуя печень.
3. Ректальный способ обеспечивает возможность введения лекарственного средства:
Больным, которые не могут принять его через рот из-за рвоты, непроходимости пищевода, нарушения глотания;
Больным, находящимся в бессознательном состоянии;
Детям, отказывающимся принимать лекарство;
Психическим больным, отказывающимся принимать лекарство;
При возбуждении (бредовом состоянии), когда приём лекарств через рот невозможен, а впрыскивание трудновыполнимо и сопряжено с опасностью. В этих случаях введение успокаивающих средств с лекарственной клизмой (например, раствора хлоралгидрата) даёт возможность успешно бороться с возбуждением.
Однако отсутствие в прямой кишке ферментов препятствует всасыванию многих лекарств белковой, жировой и полисахаридной структуры, которые не могут пройти через кишечную стенку без участия ферментов, и применение их возможно только с целью местного воздействия. В нижнем отделе толстой кишки всасываются только вода, изотонический раствор натрия хлорида, раствор глюкозы и некоторые аминокислоты.
Раствор лекарства в количестве 50-200 мл вводят в прямую кишку на глубину 7-8 см. Перед этим больному ставят очистительную клизму (см. раздел «Клизмы» в Главе 8).
Свечи (суппозитории) применяют фабричные или (реже) изготавливают в аптеке на жировой основе, придают им форму удлинённого конуса и заворачивают в вощёную бумагу. Хранить суппозитории лучше в холодильнике. Перед введением заострённый конец свечи освобождают от бумаги и вводят в прямую кишку таким образом, чтобы обёртка осталась в руке.
Сублингвальное применение лекарств
При сублингвальном способе введения лекарство быстро всасывается, не разрушается пищеварительными ферментами и поступает в системный кровоток, минуя печень. Тем не менее этим способом можно пользоваться только для введения лекарств, применяемых в небольших дозах (так принимают нитроглицерин, «Валидол», половые гормоны и др.).
Трансбуккальное введение лекарств
Трансбуккальные формы лекарственных препаратов применяют в виде пластинок и таблеток, наклеиваемых на слизистую оболочку верхней десны. Считают, например, что буккальные формы нитроглицерина (отечественный препарат «Тринитролонг») являются одними из наиболее перспективных лекарственных форм этого
лекарственного средства. Пластинку «Тринитролонга» наклеивают на определённое место - слизистую оболочку верхней десны над клыком, малыми коренными зубами или резцами (справа или слева). Больному следует объяснить, что пластинку ни в коем случае нельзя разжёвывать или заглатывать, так как в этом случае в кровь через слизистую оболочку ротовой полости поступит чрезмерно большое количество нитроглицерина, что может быть опасным. Больному со стенокардией следует объяснить, что если ему потребуется увеличить поступление нитроглицерина в кровь в связи с необходимостью повышения физической нагрузки (ускорение шага и т.д.), достаточно 2-3 раза лизнуть кончиком языка пластинку с препаратом.
ИНГАЛЯЦИОННЫЙ СПОСОБ ВВЕДЕНИЯ
ЛЕКАРСТВЕННЫХ ВЕЩЕСТВ
При различных заболеваниях дыхательных путей и лёгких пользуются введением лекарств непосредственно в дыхательные пути. При этом лекарственное вещество вводят путём его вдыхания - ингаляции (лат. inhalatum - вдыхать). При введении лекарств в дыхательные пути можно получить местный, резорбтивный и рефлекторный эффекты.
Ингаляционным способом вводят лекарственные вещества как местного, так и системного воздействия:
Газообразные вещества (кислород, закись азота);
Пары летучих жидкостей (эфир, фторотан);
Аэрозоли (взвесь мельчайших частиц растворов). Баллонные дозированные аэрозольные препараты в настоящее время
применяют наиболее часто. При использовании такого баллончика больной должен проводить ингаляцию сидя или стоя, немного запрокинув голову, чтобы дыхательные пути распрямились и препарат достиг бронхов. После энергичного встряхивания ингалятор следует перевернуть баллончиком вверх. Сделав глубокий выдох, в самом начале вдоха больной нажимает на баллончик (в положении ингалятора во рту или с использованием спейсера - см. ниже), продолжая после этого вдыхать как можно глубже. На высоте вдоха следует задержать дыхание на несколько секунд (чтобы частицы лекарственного средства осели на стенках бронхов) и затем спокойно выдохнуть воздух.
Рис. 11-1. Устройство спейсера: 1 - мундштук; 2 - ингалятор;
3 - отверстие для ингалятора;
4 - корпус спейсера
Спейсер представляет собой специальную камеру-переходник от ингалятора ко рту, где частицы лекарства находятся во взвешенном состоянии в течение 3-10 с (рис. 11-1). Самый простой спейсер пациент может изготовить самостоятельно из свёрнутого трубкой листа бумаги длиной около 7 см.
Преимущества использования спейсера следующие.
Снижение риска местных побочных явлений: например, кашля и кандидоза полости рта при ингаляционном использовании глюкокортикоидов.
Возможность предупреждения системного воздействия препарата (его всасывания), так как невдыхаемые частицы оседают на стенках спейсера, а не в полости рта.
Возможность назначения высоких доз препаратов во время приступов бронхиальной астмы.
Небулайзер. В лечении бронхиальной астмы и хронической обструкции дыхательных путей применяют небулайзер (лат. nebula - туман) - устройство для преобразования раствора лекарственного вещества в аэрозоль для доставки препарата с воздухом или кислородом непосредственно в бронхи больного (рис. 11-2). Образование аэрозоля осуществляется под воздействием сжатого воздуха через компрессор (компрессорный небулайзер), превращающий жидкий лекарственный препарат в туманное облачко и подающий его вместе с воздухом или кислородом, или под влиянием ультразвука (ультразвуковой небулайзер). Для вдыхания аэрозоля применяют лицевую маску или мундштук; при этом больной не прилагает никаких усилий.
Преимущества использования небулайзера следующие.
Возможность непрерывной подачи лекарственного препарата в течение определённого времени.
Отсутствие необходимости в синхронизации вдоха с поступлением аэрозоля, что позволяет широко применять небулайзер при лечении детей и пожилых пациентов, а также при тяжёлом

Рис. 11-2. Схема устройства небулайзера
приступе удушья, когда использование дозированных аэрозолей проблематично.
Возможность использования высоких доз препарата с минимальными побочными эффектами.
Паровые ингаляции. При лечении катарального воспаления верхних дыхательных путей и ангин издавна применяют паровые ингаляции с помощью простейшего ингалятора. Струя пара, образующегося в водяном подогреваемом бачке, выбрасывается по горизонтальной трубке распылителя и разрежает воздух под вертикальным коленом, вследствие чего лекарственный раствор из стаканчика поднимается по вертикальной трубке и разбивается паром на мельчайшие частицы. Пар с частицами лекарства попадает в стеклянную трубку, которую больной берет в рот и через неё дышит (делая вдох ртом, а выдох носом) в течение 5-10 мин. В домашних условиях вместо ингалятора можно использовать чайник, в носик которого вводится бумажная или пластмассовая трубка; вдох проводят через рот. В чайник помещают настои трав, 3% раствор натрия гидрокарбоната (пищевой соды) и/или натуральную минеральную воду «Боржоми».
В паровом ингаляторе частицы лекарства получаются довольно крупные, и поэтому они оседают на слизистой оболочке верхних дыхательных путей, не достигая лёгких. Чтобы получить аэрозоль с более мелкими частицами (достигающими альвеол), применяют ингаляторы со сложными приспособлениями для распыления, но основанные на том же принципе распыляющего угольника. Для образования аэрозоля вместо пара применяют воздух или кислород, который нагнетают в горизонтальную трубку распылителя под различным давлением, а по вертикальной трубке поднимается лекарство (например, раствор бензилпенициллина), которое больной вдыхает в течение определённого времени, пока не получит назначенную ему дозу.
В ряде случаев используют «камерный» способ ингаляционного введения лекарственного вещества - когда целая группа пациентов вдыхает препарат, распылённый в помещении ингалятория.
ПАРЕНТЕРАЛЬНЫЙ СПОСОБ ВВЕДЕНИЯ ЛЕКАРСТВЕННЫХ ВЕЩЕСТВ
Парентеральным (греч. para - рядом, вблизи; entera - кишечник) называется способ введения лекарственных веществ в организм, минуя пищеварительный тракт (рис. 11-3).
Различают следующие парентеральные пути введения лекарственных веществ.
1. В ткани:
Внутрикожно;
Подкожно;
Внутримышечно;
Внутрикостно.
2. В сосуды:
Внутривенно;
Внутриартериально;
В лимфатические сосуды.
3. В полости:
В плевральную полость;
В брюшную полость;
Внутрисердечно;
В суставную полость.
4. В субарахноидальное пространство.

Рис. 11-3. Парентеральное введение лекарственных средств: а - внутрикожно; б - подкожно; в - внутримышечно; г - внутривенно
Парентеральное введение лекарств осуществляют посредством инъекции (лат. injectum - вбрасывать, впрыскивать) - введения в организм жидкости с помощью шприца.
В современной медицине в связи с распространением особо опасных болезней, передающихся с кровью (ВИЧ-инфекция, гепатиты и др.), во всём мире применяют одноразовые шприцы и иглы.
Тем не менее и в настоящее время ещё актуальным остаются умение пользоваться многоразовыми (стеклянными) шприцами и знание правил их стерилизации, так как в ряде удалённых населён- ных пунктов не всегда есть возможность обеспечить больных одноразовыми шприцами. Кроме того, по показаниям при проведении различных процедур в настоящее время продолжают использовать специальные шприцы - такие, как шприц Жане, шприц Люэра* и др.
* Шприц Люэра (немецкий мастер по изготовлению инструментов XIX века) - шприц для инъекций, изготовленный целиком из стекла и имеющий больший диаметр конуса наконечника (4 мм), чем у металлических шприцев (2,75 мм).

Рис. 11-4. Применение шприцатюбика
Многоразовые шприцы и иглы перед использованием стерилизуют методом кипячения в электрическом стерилизаторе или автоклавированием (стерилизация паром под давлением).
Как правило, для инъекций применяют шприцы ёмкостью 1 мл, 2 мл, 5 мл, 10 мл и 20 мл. Кроме стандартных шприцев, для парентерального введения лекарственных веществ применяют и другие разновидности шприцев.
Одноразовый шприц-тюбик (син. - сиретта) - эластичная ёмкость, заполненная лекарственным препаратом и соединённая со стерильной инъекционной иглой, герметично закрытой колпачком (рис. 11-4).
Для введения инсулина применяют инсулиновый шприц ёмкос- тью 1-2 мл с нанесёнными на цилиндр шприца не только делениями в миллилитрах, но и в единицах (ЕД), с помощью которых дозируют инсулин. По всей длине цилиндра имеется 40 делений, каждое деление соответствует 1 ЕД инсулина. В настоящее время для введения инсулина используют также шприцы-ручки, удобные для самостоятельного проведения инъекции больными сахарным диабетом. В шприце-ручке имеется специальный резервуар (патрон) для инсулина, из которого препарат поступает в подкожную клетчатку при нажатии на кнопку. До инъекции в шприце устанавливается необходимая доза, затем игла вкалывается под кожу, и нажатием на кнопку вводится инсулин.
Для введения вакцин, сывороток, сильнодействующих лекарств имеются шприцы специального назначения с удлинённым суженным цилиндром при малой ёмкости шприца, благодаря чему на цилиндре на большом расстоянии друг от друга нанесены деления в 0,01 мл.
Для каждой инъекции применяют отдельные шприц и иглу во избежание смешивания несовместимых между собой лекарственных веществ в одном шприце.
Сборка шприца
Поскольку при инъекции происходит нарушение целостности тканей в месте введения препарата, необходимо строгое соблюдение всех правил асептики.
До начала сборки шприца медсестра должна тщательно вымыть руки с мылом тёплой проточной водой, затем хорошо протереть их спиртом. Вымытыми руками медсестра не должна дотрагиваться до посторонних предметов. После этого она надевает стерильные перчатки. Стерильные предметы следует брать только стерильным пинцетом.
Многоразовый шприц собирают следующим образом: держа пинцет в правой руке, захватывают им цилиндр и перекладывают шприц в левую руку, затем пинцетом берут поршень (за его головку) и вставляют вращательными движениями в цилиндр. Пинцетом в правой руке берут иглу за муфту, насаживают её на подыгольный конус (подыгольник) шприца и хорошо притирают, проверяют проходимость иглы, пропуская через неё воздух или стерильный раствор, придерживая муфту указательным пальцем.
Категорически запрещается дотрагиваться до иглы руками. Шприц должен быть герметичным, т.е. не пропускать воздух или жидкость между цилиндром и поршнем. Для проверки герметичности шприца следует плотно закрыть пальцем подыгольный конус и потянуть поршень на себя. Если шприц герметичен, поршень должен двигаться с трудом и каждый раз после оттягивания быстро возвращаться в исходное положение.
Шприц для однократного использования выпускается в собранном виде. Такие пластиковые шприцы стерилизованы в заводских условиях и упакованы в отдельные пакеты. В каждый пакет вложен шприц с надетой на него иглой или с иглой, находящейся в отдельном пластиковом контейнере.
Подготовка шприца с лекарственным средством для инъекции
Необходимое оснащение: стерильные шприцы, иглы, лотки, 5% спиртовой раствор йода, 70% раствор спирта, пилочки для вскрытия ампул, ампула или флакон с лекарственным препаратом, бикс со стерильным материалом (ватные шарики, тампоны), стерильные пинцеты, стерильные маска, перчатки, ёмкости с дезинфицирующим раствором.
Порядок выполнения процедуры:
1. Тщательно вымыть руки с мылом тёплой проточной водой; не вытирая полотенцем, чтобы не нарушить относительную стерильность, хорошо протереть их спиртом; надеть стерильные перчатки.
2. Вскрыть упаковку одноразового шприца, пинцетом в правой руке взять иглу за муфту, насадить её на шприц.
3. Проверить проходимость иглы, пропуская через неё воздух или стерильный раствор, придерживая муфту указательным пальцем; положить подготовленный шприц в стерильный лоток.
4. Перед вскрытием ампулы или флакона внимательно прочитать название лекарства, чтобы убедиться в его соответствии назначению врача, уточнить дозировку и срок годности. Ампулу с масляным раствором предварительно следует подогреть на водяной бане до 38 C.
5. Слегка постучать пальцем по шейке ампулы, чтобы весь раствор оказался в широкой части ампулы.
6. Надпилить пилочкой ампулу в области её шейки и обработать её ватным шариком, смоченным в 70% растворе спирта; при наборе раствора из флакона удалить с него нестерильным пинцетом алюминиевую крышку и протереть стерильным ватным шариком со спиртом резиновую пробку.
7. Ватным шариком, которым протирали ампулу, отломить верхний (узкий) конец ампулы.

Рис. 11-5. Наполнение шприца из флакона
8. Взять ампулу в левую руку, зажав её большим, указательным и средним пальцами, а в правую руку - шприц.
9. Осторожно ввести в ампулу иглу, надетую на шприц, и, оттягивая поршень, постепенно набрать в шприц нужное количество содержимого ампулы, по мере надобности наклоняя её; при наборе раствора из флакона проколоть иглой резиновую пробку, надеть иглу с флаконом на подыгольный конус шприца, поднять флакон вверх дном и набрать в шприц нужное количество содержимого флакона
10. Снять шприц с иглы для набора препарата и надеть на него иглу для инъекции.
11. Удалить пузырьки воздуха, имеющиеся в шприце: шприц повернуть иглой вверх и, держа его вертикально на уровне глаз, надавливанием на поршень выпустить воздух и первую каплю лекарственного вещества, придерживая указательным пальцем левой руки иглу за муфту.
Внутрикожная инъекция
Внутрикожную инъекцию применяют с диагностической целью (аллергические пробы Бюрне*, Манту**, Касони*** и др.) и для местного обезболивания (обкалывания). С диагностической целью вводят 0,1-1 мл вещества, используя участок кожи внутренней поверхности предплечья.
Необходимое оснащение: стерильный шприц ёмкостью 1 мл с иглой, стерильный лоток, ампула с аллергеном (сывороткой, токсином), 70% раствор спирта, бикс со стерильным материалом (ватные шарики, тампоны), стерильные пинцеты, лоток для использованных шприцев, стерильные перчатки, маска, противошоковый набор лекарств.
Порядок выполнения внутрикожной аллергической пробы:
1. Тщательно вымыть руки с мылом тёплой проточной водой; не вытирая полотенцем, чтобы не нарушить относительную стерильность, хорошо протереть их спиртом; надеть стерильные перчатки и также обработать их стерильным ватным шариком, смоченным в 70% растворе спирта.
2. Набрать в шприц назначенное количество лекарственного раствора.
3. Попросить больного занять удобное положение (сесть или лечь) и освободить место инъекции от одежды.
4. Обработать место инъекции стерильным ватным шариком, смоченным в 70% растворе спирта, совершая движения в одном направлении сверху вниз; подождать, пока высохнет кожа в месте инъекции.
5. Левой рукой снаружи обхватить предплечье больного и фиксировать кожу (не натягивать!).
6. Правой рукой ввести в кожу иглу срезом вверх в направлении снизу вверх под углом 15° к кожной поверхности на длину только среза иглы таким образом, чтобы срез просвечивал через кожу.
* Проба Бюрне (Этьен Бюрне, 1873-1960, французский микробиолог) - метод диагностики бруцеллёза, представляющий собой аллергическую пробу с внутрикожным введением бруцеллина.
** Проба Манту (Шарль Манту, 1877-1947, французский врач) - диагностическая аллергическая проба для выявления туберкулёза с внутрикожным введением туберкулина.
*** Проба Касони (Т. Касони, 1880-1933, итальянский врач) - диагностическая аллергическая проба для диагностики эхинококкоза с внутрикожным введением эхинококкового антигена.
При проведении внутрикожной аллергической пробы стерильный ватный шарик прикладывать не нужно.
Результаты аллергической пробы оценивают врач или специально обученная медицинская сестра.
Подкожная инъекция
Подкожную инъекцию выполняют на глубину 15 мм. Максимальный эффект от подкожно введённого лекарственного препарата достигается в среднем через 30 мин после инъекции.
Наиболее удобные участки для подкожного введения лекарственных веществ - верхняя треть наружной поверхности плеча, подлопаточное пространство, переднебоковая поверхность бедра, боковая поверхность брюшной стенки. В этих участках кожа легко захватывается в складку, поэтому отсутствует опасность повреждения кровеносных сосудов и нервов.
Нельзя вводить лекарственные средства в места с отёчной подкожной жировой клетчаткой или в уплотнения от плохо рассосавшихся предыдущих инъекций.
Необходимое оснащение: стерильный лоток для шприца, одноразовый шприц, ампула с раствором лекарственного средства, 70% раствор спирта, бикс со стерильным материалом (ватные шарики, тампоны), стерильные пинцеты, лоток для использованных шприцев, стерильные маска, перчатки, противошоковый набор, ёмкость с дезинфицирующим раствором.
Порядок выполнения процедуры:
1. Предложить пациенту занять удобное положение и освободить место инъекции от одежды (при необходимости помочь в этом больному).
2. Тщательно вымыть руки с мылом тёплой проточной водой; не вытирая полотенцем, чтобы не нарушить относительную стерильность, хорошо протереть руки спиртом; надеть стерильные перчатки и также обработать их стерильным ватным шариком, смоченным в 70% растворе спирта.
3. Подготовить шприц с лекарственным средством (см. выше раздел «Подготовка шприца с лекарственным средством для инъекции»).
4. Обработать место инъекции двумя стерильными ватными шариками, смоченными в 70% растворе спирта, широко, в одном направлении: сначала большую зону, затем вторым шариком непосредственно место инъекции.
5. Удалить из шприца оставшиеся пузырьки воздуха, взять шприц в правую руку, указательным пальцем придерживая муфту иглы, а большим и остальными пальцами - цилиндр.
6. Сформировать складку кожи в месте инъекции, захватив большим и указательным пальцами левой руки кожу таким образом, чтобы образовался треугольник (рис. 11-6, а).
7. Ввести быстрым движением иглу под углом 30-45° срезом вверх в основание складки на глубину 15 мм; при этом указательным пальцем нужно придерживать муфту иглы (рис. 11-6, а).
8. Отпустить складку; удостовериться, что игла не попала в сосуд, для чего немного оттянуть поршень на себя (в шприце не должно быть крови); при наличии крови в шприце следует повторить вкол иглы.
9. Левую руку перенести на поршень и, надавливая на него, медленно ввести лекарственное вещество (рис. 11-6, б).
10. Прижать место инъекции стерильным ватным шариком, смоченным в 70% растворе спирта, и быстрым движением извлечь иглу.
После инъекции возможно образование подкожного инфильтрата, который наиболее часто появляется после введения неподогретых

Рис. 11-6. Техника подкожной инъекции: а - формирование кожной сладки и вкол в её основание иглы шприца; б - введение лекарственного средства
масляных растворов, а также в тех случаях, когда не соблюдаются правила асептики и антисептики.
Подкожное введение сывороток по методу Безредки*. С целью предупреждения развития анафилактического шока и других аллергических реакций при введении иммунных сывороток используют метод Безредки для определения реакции больного на введение сыворотки. Для этого в шприц набирают 0,1 мл разведённой в 100 раз иммунной сыворотки, вводят её под кожу (в область сгибательной поверхности плеча) и через 20 мин оценивают реакцию. Если у больного нет неприятных ощущений, диаметр образовавшегося бугорка не превышает 0,9 см и зона гиперемии вокруг него ограничена, не появилась крапивница, не снижается АД, то вводят 0,1 мл неразведённой сыворотки, а еще через 30-60 мин при отсутствии реакции - всё остальное количество препарата.
При обнаружении медицинской сестрой уплотнения или покраснения кожи в месте инъекции необходимо информировать об этом
* Безредка Александр Михайлович (1870-1940) - микробиолог и иммунолог, разработал теорию местного иммунитета, методы вакцинации против некоторых инфекционных заболеваний, метод предупреждения анафилактического шока при введении лечебно-профилактических сывороток (профилактика анафилактического шока по Безредке).
врача, поставить согревающий компресс с 40% раствором спирта и положить грелку.
Внутримышечная инъекция
Внутримышечные инъекции следует проводить в определённых местах тела, где имеется значительный слой мышечной ткани и близко от места инъекции не проходят крупные сосуды и нервные стволы. Наиболее подходящие места (рис. 11-7) - мышцы ягодиц (средняя и малая ягодичная мышцы) и бедра (латеральная широкая мышца). Значительно реже внутримышечную инъекцию осуществляют в дельтовидную мышцу плеча, так как существует опасность повреждения лучевого или локтевого нервов, плечевой артерии.
Для внутримышечных инъекций пользуются шприцем и иглой длиной 8-10 см. В ягодичной области используют только верхненаружную её часть, наиболее отдалённую от седалищного нерва и крупных кровеносных сосудов. Мысленно разделяют ягодицу на четыре части (квадранты); инъекцию проводят в верхненаружный квадрант

Рис. 11-7. Места для проведения внутримышечных инъекций (заштрихованы)
в верхненаружной его части приблизительно на 5-8 см ниже уровня гребня подвздошной кости (рис. 11-8).

Рис. 11-8. Места для внутримышечных инъекций в ягодичной области (заштрихованы)
Больной ни в коем случае не должен стоять во время внутримышечной инъекции, так как в этом положении возможны поломка и отрыв иглы от муфты. Пациент должен лежать на животе, при этом мышцы тела должны быть полностью расслаблены. Максимальный объём внутримышечно вводимого лекарственного вещества не должен превышать 10 мл.
Необходимое оснащение: одноразовый шприц с иглой длиной 5 см, стерильный лоток для шприца, ампула (флакон) с раствором лекарственного вещества, 70% раствор спирта, бикс со стерильным материалом (ватные шарики, тампоны), стерильные пинцеты, лоток для использованных шприцев, стерильные маска, перчатки, противошоковый набор, ёмкость с дезинфицирующим раствором.
Порядок выполнения процедуры:
1. Предложить больному занять удобное положение (лёжа на животе или на боку, при этом нога, которая оказывается сверху, должна быть разогнута в тазобедренном и коленном суставах).
2. Тщательно вымыть руки с мылом тёплой проточной водой; не вытирая полотенцем, чтобы не нарушить относительную стерильность, хорошо протереть их спиртом; надеть стерильные перчатки и также обработать их стерильным ватным шариком, смоченным в 70% растворе спирта.
4. Обработать область инъекции двумя стерильными ватными шариками, смоченными в спирте, широко, в направлении сверху вниз: сначала большую поверхность, затем вторым шариком непосредственно место инъекции.
5. Взять шприц в правую руку, фиксируя мизинцем муфту иглы, остальными пальцами удерживая цилиндр; расположить шприц перпендикулярно месту инъекции.
6. Большим и указательным пальцами левой руки растянуть кожу пациента в месте инъекции; если больной истощён, кожу, наоборот, следует собрать в складку.
7. Быстрым движением кисти руки ввести иглу под углом 90° к месту инъекции на 2/3 её длины
8. Не перехватывая шприц, левой рукой оттянуть поршень на себя, чтобы убедиться, что игла не попала в кровеносный сосуд (в цилиндре шприца не должно быть крови); при наличии крови в шприце следует повторить вкол иглы.
9. Продолжая правой рукой удерживать шприц, левой рукой медленно плавно ввести лекарственный раствор.

Рис. 11-9. Техника внутримышечной инъекции: после растягивания кожи большим и указательным пальцами левой руки вводят иглу шприца под углом 90°
10. Прижать к месту инъекции стерильный ватный шарик, смоченный в спирте, и быстрым движением вывести иглу.
11. Сложить использованные шприц, иглы в лоток; использованные ватные шарики поместить в ёмкость с дезинфицирующим раствором.
12. Снять перчатки, вымыть руки.
При введении лекарства в бедро шприц необходимо держать как писчее перо под углом 45°, чтобы не повредить надкостницу.
При употреблении нестерильных шприцев и игл, неточном выборе места инъекции, недостаточно глубоком введении иглы и попадании лекарства в сосуды могут возникнуть различные осложнения: постинъекционные инфильтрат и абсцесс, гематома, повреждения нервных стволов (от неврита до паралича), эмболия, поломка иглы и т.д.
Внутривенная инъекция
Венопункция (лат. vena - вена, punctio - укол, прокол) - чрескожное введение полой иглы в просвет вены с целью внутривенного введения лекарственных средств, переливания крови и кровезаменителей, извлечения крови (для взятия крови на анализ, а также кровопускания - извлечения 200-400 мл крови по показаниям).
Чаще всего пунктируют вену локтевого сгиба, а при необходимости и другие вены, например вены на тыльной поверхности кисти (вены нижних конечностей не следует использовать из-за опасности развития тромбофлебита). Пациент может сидеть или лежать. Рука его должна быть максимально разогнутой в локтевом суставе, под локтевой сгиб подкладывают плотную клеёнчатую подушку или полотенце. На плечо, выше локтевого сгиба на 10 см, достаточно туго на рукав одежды пациента накладывают жгут, чтобы сдавить вены. Затягивать жгут следует таким образом, чтобы его свободные концы были направлены вверх, а петля - вниз. Нельзя нарушать артериальный кровоток, поэтому пульс на лучевой артерии должен хорошо пальпироваться. Для улучшения наполнения вены пациента нужно попросить «поработать кулаком» - несколько раз сжать и разжать кулак.
Необходимое оснащение: стерильный лоток для шприца, одноразовый шприц с иглой длиной 10 см, ампула (флакон) с раствором лекарственного вещества, 70% раствор спирта, бикс со стерильным материалом (ватные шарики, тампоны), стерильные пинцеты, лоток
для использованных шприцев, стерильные маска, перчатки, противошоковый набор, ёмкость с дезинфицирующим раствором. Порядок выполнения процедуры:
1. Предложить больному занять удобное положение (сидя на стуле или лёжа на спине).
2. Тщательно вымыть руки с мылом тёплой проточной водой; не вытирая полотенцем, чтобы не нарушить относительную стерильность, хорошо протереть их спиртом; надеть стерильные перчатки.
3. Подготовить шприц с лекарственным средством, удалить воздух из шприца (см. выше раздел «Подготовка шприца с лекарственным средством для инъекции»).
4. Подложить под локоть пациента клеёнчатый валик для максимального разгибания локтевого сустава.
5. Освободить от одежды руку или поднять рукав рубашки до средней трети плеча таким образом, чтобы был обеспечен свободный доступ к области локтевого сгиба и не мешала одежда.
6. Наложить резиновый жгут на область средней трети плеча (рис. 11-10) выше локтевого сгиба на 10 см (на салфетку или расправленный рукав рубашки, чтобы при завязывании жгут не защемил кожу) и затянуть жгут таким образом, чтобы петля жгута была направлена вниз, а свободные его концы - вверх (чтобы концы жгута во время венопункции не попали на обработанное спиртом поле); убедиться, что пульс на лучевой артерии хорошо прощупывается.
7. Обработать одетые в перчатки руки 70% раствором спирта.
8. Предложить пациенту «поработать кулаком» - несколько разжать и разжать кулак для хорошего наполнения вены.

Рис. 11-10. Наложение жгута на плечо пациента перед венопункцией: а - последовательность завязывания жгута; б - вид жгута после его наложения

Рис. 11-11. Техника внутривенной инъекции: поиск наиболее наполненной вены и ее фиксация
9. Предложить пациенту сжать кулак и не разжимать до разрешения; при этом дважды обработать кожу в области локтевого сгиба ватными шариками, смоченными 70% раствором спирта, в одном направлении - сверху вниз, сначала широко (размер инъекционного поля 4 χ 8 см), затем вторым ватным шариком - непосредственно место пункции.
10. Найти наиболее наполненную вену, затем кончиками пальцев левой руки оттянуть кожу локтевого сгиба в сторону предплечья примерно в 5 см ниже точки инъекции и фиксировать вену (но не пережимать её) (рис. 11-11).
11. В правую руку взять приготовленный для пункции шприц с иглой.
12. Провести венопункцию: держа иглу срезом вверх под углом 45°, ввести иглу под кожу, затем, уменьшив угол наклона и держа иглу почти параллельно кожной поверхности, продвинуть иглу немного вдоль вены и ввести её на треть длины в вену (при соответствующем навыке можно одномоментно прокалывать кожу над веной и стенку самой вены); при проколе вены возникает ощущение попадания иглой в пустоту.
13. Убедиться, что игла находится в вене, слегка потянув поршень иглы на себя, при этом в шприце должна появиться кровь
(рис. 11-12).
14. Снять жгут, попросить больного разжать кулак.
15. Медленно ввести лекарство - не до самого упора поршня шприца, оставляя пузырьки воздуха в шприце.

Рис. 11-12. Техника внутривенной инъекции: прокол стенки вены и потягивание поршня на себя
16. Левой рукой приложить к месту прокола ватный шарик со спиртом, правой рукой извлечь иглу из вены.
17. Руку больного согнуть в локтевом суставе на несколько минут до полной остановки кровотечения (рис. 11-13).
18. Сложить использованные шприц, иглы в лоток; использованные ватные шарики поместить в ёмкость с дезинфицирующим раствором.
19. Снять перчатки, вымыть руки.
Возможные осложнения при внутривенной инъекции: воздушная эмболия (при попадании воздуха из шприца), масляная
эмболия (при ошибочном введении масляных растворов внутривенно), тромбофлебит (при частых венопункциях одной и той же вены), гематома (при сквозном проколе стенок сосуда).

Рис. 11-13. Техника внутривенной инъекции: сгибание руки пациента в локтевом суставе для остановки кровотечения
Вливание
Вливание, или инфузия (лат. infusio - вливание), - парентеральное введение в организм большого объёма жидкости. Внутривенную
капельную инфузию выполняют для восстановления ОЦК, дезинтоксикации организма, нормализации обменных процессов в организме, поддержания жизнедеятельности организма. Подготовку (заправку) системы к капельному вливанию проводят в процедурном кабинете, а вливание - в палате; при этом больной должен находиться в удобном (горизонтальном) положении.
Одноразовая стерильная система для внутривенных капельных вливаний состоит из следующих элементов.
1. Капельница с двумя отходящими от неё трубками - длинная трубка с капельницей и зажимом для регулирования скорости введения жидкости (в капельнице имеется сетка-фильтр для предупреждения попадания в кровоток крупных частиц) и более короткая трубка.
2. Иглы по обеим сторонам трубки: одна (на более коротком конце системы) для прокалывания пробки флакона с раствором, вторая - пункционная.
3. Воздуховод (короткая игла с короткой трубочкой, закрытой фильтром).
В используемых ранее многоразовых системах для внутривенных вливаний роль воздуховода осуществляла длинная игла, которую помещали внутрь флакона таким образом, чтобы конец иглы находился во флаконе над уровнем жидкости.
Порядок подготовки системы для внутривенного вливания:
1. Тщательно вымыть руки тёплой водой с мылом, обработать их спиртом.
2. Обработать металлическую крышку флакона стерильным ватным шариком, смоченным в спирте, и снять её стерильным пинцетом; резиновую пробку обработать стерильным шариком, смоченным 70% раствором спирта.
3. Вскрыть упаковочный пакет и распаковать систему.
4. Ввести иглу воздуховода до упора в пробку флакона, свободный конец короткой трубки воздуховода расположить вдоль флакона таким образом, чтобы её конец был на уровне дна флакона, и закрепить аптечной резинкой или медицинским пластырем.
5. Ввести иглу для прокалывания пробки во флакон до упора (рис. 11-14); флакон перевернуть и закрепить на специальном штативе.
6. Повернуть капельницу в горизонтальное положение (параллельно полу), открыть зажим и медленно заполнить капельницу до половины объёма (рис. 11-15).

Рис. 11-14. Подготовка флакона для инфузии: игла воздуховода введена в пробку флакона, воздуховод зафиксирован пластырем, вводится игла для прокалывания пробки

Рис. 11-15. Подготовка системы для внутривенных капельных вливаний: заполнение капельницы
7. Закрыть зажим и возвратить капельницу в исходное (вертикальное) положение; при этом фильтр капельницы должен быть полностью закрыт жидкостью для переливания.
8. Чтобы заполнить раствором всю систему, открыть зажим и медленно заполнить всю систему до полного вытеснения воздуха в трубке и появления капель из иглы для инъекции; зажим закрыть.
9. Чтобы вытеснить из системы оставшиеся в ней пузырьки воздуха, конец трубки с канюлей для иглы подержать выше перевёрнутого флакона, слегка постукивая по стенке трубки, пока пузырьки не отделятся от стенки и не выйдут через наружное отверстие трубки.
10. Подготовить стерильный лоток, поместив в него ватные шарики, смоченные спиртом, стерильную салфетку; подготовить 2-3 полоски узкого лейкопластыря длиной 4-5 см (для фиксации трубки и иглы к руке пациента).
11. После венопункции (последовательность действий см. в разделе «Внутривенные инъекции») следует снять или открыть зажим, наблюдая в течение нескольких минут, не появятся ли вокруг вены припухлость и болезненность.
12. При удачной венопункции нужно отрегулировать скорость инфузии (число капель в минуту) по назначению врача. Число капель в 1 мин зависит от типа системы и указывается на упаковке одноразовой системы для внутривенного введения*.
13. Иглу зафиксировать к коже лейкопластырем и закрыть иглу сверху стерильной салфеткой.
14. Для предотвращения попадания воздуха в вену введение раствора следует прекратить в тот момент, когда во флаконе ещё осталось небольшое количество жидкости.
15. Извлечь иглу, разобрать систему.
16. Снять перчатки, вымыть руки.
ПРАВИЛА ВЫПИСКИ И ХРАНЕНИЯ ЛЕКАРСТВЕННЫХ СРЕДСТВ
Процедура выписывания и получения лекарственных средств отделениями лечебно-профилактического учреждения состоит из следующих этапов.
Выборка назначений врача из историй болезни. Ежедневно палатная медсестра делает выборку назначений врача из истории болезни (листа назначений) и проверяет наличие лекарственных средств на посту. При отсутствии или недостаточном количестве необходимых препаратов медсестра оформляет письменное требование старшей медсестре на лекарства, которые необходимо заказать в аптеке. Выписку лекарств в отделении осуществляет старшая медсестра в соответствии с потребностью отделения по письменным заявкам палатных медсестёр на бланках-требованиях.
* Например, на упаковке имеется надпись, что на 1 мл приходится 10 капель. По назначению врача пациенту нужно ввести 500 мл 5% раствора глюкозы за 2 ч. Следовательно, всего нужно ввести 5000 капель раствора за 120 мин, т.е. скорость введения должна составлять примерно 42 капли в минуту.
Составление требования на лекарственные средства. Старшая медсестра оформляет бланки-требования в аптеку, в которых обязательно указывает полное наименование лекарственных средств, их фасовку, лекарственную форму, дозировку, упаковку и количество препаратов. При оформлении заявки на ядовитые, наркотические вещества и все средства, подлежащие учёту, необходимо указывать номер истории болезни, фамилию, имя, отчество больных, их диагнозы и способы введения препаратов.
Заявку на препараты общей группы выписывают на русском языке в двух экземплярах: первый остаётся в аптеке, второй возвращается в отделение при отпуске лекарств. Бланк-требование заверяет заведующий отделением. Заявки на лекарственные средства, подлежащие предметно-количественному учёту, выписывают на отдельных требованиях с печатью учреждения и заверяют подписью главного врача.
Требования на ядовитые и наркотические средства выписывают на латинском языке в трёх экземплярах и заверяют подписью главного врача и печатью учреждения.
Получение лекарственных средств из аптеки. Старшая медсестра ежедневно получает из аптеки лекарственные средства. Лекарственные формы, требующие приготовления, выдаются на следующий день после заявки. При получении заказанных лекарственных препаратов старшая медсестра обязана проверить их внешний вид, дозировку, дату изготовления, герметичность упаковки. На упаковке приготовленных лекарственных форм должна стоять подпись фармацевта, их готовившего.
Правила хранения лекарственных средств
Ответственность за хранение и расход лекарств, а также за порядок на местах хранения, соблюдение правил выдачи и назначения лекарств несёт заведующий отделением. Принцип хранения лекарственных средств заключается в строгом распределении их на три группы.
1. Список А - ядовитые и наркотические вещества.
2. Список Б - сильнодействующие препараты.
3. Общий список.
Внутри каждой группы все лекарственные средства сортируют с учётом способа их применения (внутренние, парентеральные, наружные, глазные капли и пр.).
Лекарственные средства для наружного и внутреннего применения хранят на посту медсестры в специальном, запираемом
на ключ шкафу, в котором предусмотрено несколько отделений. Лекарственные препараты для внутреннего и наружного применения должны храниться на разных полках.
Лекарственные средства для парентерального введения хранят в процедурном кабинете в стеклянном шкафу.
Сильнодействующие, наркотические, легковоспламеняющиеся и дефицитные лекарственные средства хранят в отдельном сейфе.
Имеются особенности хранения лекарственных средств в зависимости от их формы и свойств. Так, лекарственные препараты, разлагающиеся на свету, хранят в тёмных флаконах в защищённом от света месте. Вакцины, сыворотки, мази, свечи, скоропортящиеся медикаменты (отвары, микстуры) хранят в холодильнике. Сильно пахнущие лекарства также следует хранить отдельно от других лекарственных средств.
Правила хранения и использования ядовитых и наркотических лекарственных средств
Ядовитые и наркотические лекарственные средства хранят в сейфах или железных шкафах. На внутренней стороне дверок шкафа (сейфа) делают надпись «Группа А» и помещают перечень ядовитых и наркотических средств с указанием высших разовых и суточных доз. Запасы ядовитых средств не должны превышать 5-дневной, а наркотических средств - 3-дневной потребности.
Для оказания экстренной помощи в вечернее и ночное время по жизненным показаниям разрешают создавать в приёмных отделениях стационаров 5-дневный резерв наркотических средств. Указанный резерв может быть использован по разрешению ответственного дежурного врача во всех подразделениях стационара.
Применение наркотических средств по назначению врача проводит процедурная или палатная медицинская сестра в присутствии врача. В истории болезни и листе назначений обязательно отмечают дату и время инъекции, ставят подписи врач и медсестра, делавшая инъекцию.
Лекарственные наркотические средства подлежат предметноколичественному учёту в журналах, которые должны быть прошнурованы, пронумерованы, подписаны заместителем главного врача по лечебной части и скреплены печатью лечебного учреждения. Ключи от железных шкафов или сейфа хранятся только у лиц, ответственных